Störungen im motorischen System sind bei MS häufig – sie führen zu einer Muskelschwäche der Extremitäten und dadurch zu Einschränkungen der Mobilität. Da die MS eine Erkrankung ist, die ausschließlich das zentrale Nervensystem (ZNS) betrifft, sind nicht alle Anteile des motorischen Systems betroffen – es finden sich in der Regel Störungen des zentralen Abschnitts des motorischen Systems, den wir auch als 1. Motoneuron bezeichnen. Daher finden sich bei MS-Patienten – wenn eine entzündliche Läsion das motorische System betrifft – sogenannte „zentrale Paresen“ (=spastische Paresen), die sich deutlich von „peripheren Paresen“ unterscheiden.Kurz zur Erklärung: Mit dem Begriff der Parese bezeichnen Neurologen eine motorische Schwäche einzelner Muskeln oder Muskelgruppen, die man nach ihrem Schweregrad einteilen kann (leichte, mittelschwere, schwere Parese). Man könnte „Parese“ mit dem Begriff „Lähmung“ ins Deutsche übersetzen, wobei das manchmal missverständlich ist, weil viele Patienten mit dem Begriff „Lähmung“ eine vollkommene Gebrauchsunfähigkeit einer Muskelgruppe bzw. einer Extremität verbinden. Für diese komplette motorische Gebrauchsunfähigkeit benutzen Neurologen den Begriff der „Plegie“ – daher ist es durchaus sinnvoll, auch als Laie die Begriffe „Parese“ und „Plegie“ zu verwenden und ihre jeweilige Bedeutung zu kennen. Auch ich werde im Folgenden immer wieder den Begriff „Parese“ gebrauchen.
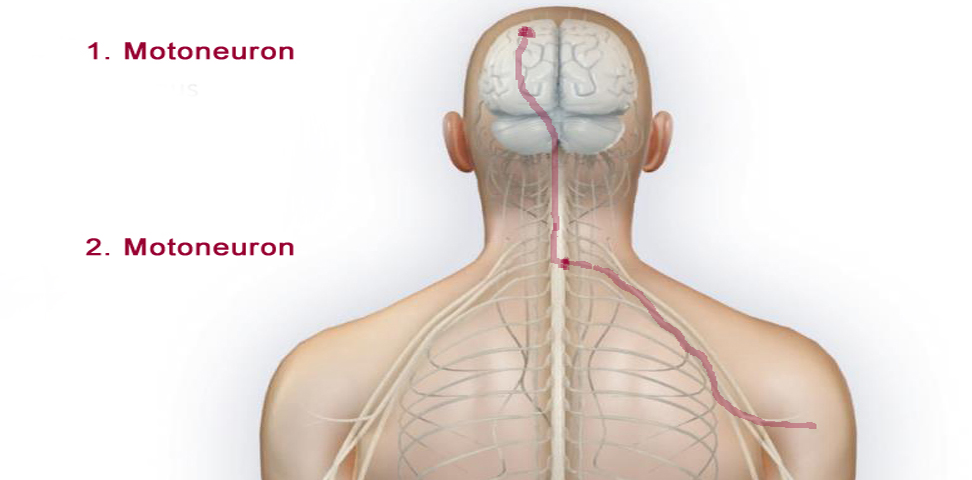
Nun zurück zum motorischen System: Willkürbewegungen werden in den motorischen Nervenzellen (= 1. Motoneuron oder oberes Motoneuron) in der Großhirnrinde angeregt. Die Fortsätze (=Axone) dieser Nervenzellen ziehen in langen Bahnen bis zum Rückenmark, wo sie ihre Impulse (=Bewegungsinformation) auf andere motorische Nervenzellen (2. Motoneuron oder unteres Motoneuron) übertragen. Dabei übertragen die 1. Motoneurone, die für die Arme zuständig sind, ihre Information auf motorische Nervenzellen im zervikalen Rückenmark (=Halsmark), weil von hier aus die Arme motorisch innerviert (= in Bewegung gesetzt) werden. Analog dazu schicken die 1. Motoneurone, die die Bewegung der Beine steuern, ihre Informationen zu den 2. Motoneuronen im lumbalen Rückenmark, weil von hier aus die Beine motorisch innerviert werden. Die Fortsätze der 2. Motoneurone verlassen das Rückenmark – und damit das zentrale Nervensystem – und bündeln sich in der Peripherie zu peripheren Nervensträngen (die auch eigene Namen haben wie z.B. der Ischias Nerv), die dann die Muskeln der Extremitäten versorgen. Dieser Teil des motorischen Nervensystems ist, wie schon oben erwähnt, von der MS nicht betroffen, da die Entzündung bei MS ausschließlich das zentrale Nervensystem (und damit das 1. Motoneuron) in Mitleidenschaft zieht.
Wie unterscheiden sich nun Schädigungen des 1. und des 2. Motoneurons? Ich beginne mal mit der Schädigung des 2. Motoneurons, also der Schädigung, die man nicht bei MS-Patienten findet. Eine Schädigung des 2. Motoneurons kann z.B. auftreten, wenn man sich eine Schnittverletzung am Arm zuzieht und dabei ein Armnerv durchtrennt wird. Dadurch wird der direkte Kontakt zwischen Nerv und Muskel unterbrochen. Ein Muskel braucht aber für seine Funktions- und Strukturerhaltung den Kontakt zu einem gesunden Nerven – geht dieser Kontakt verloren, atrophiert der Muskel („Muskelschwund“) und die betroffene Gliedmaße hat einen schlaffen Muskeltonus. Daher erkennt man periphere Paresen, also Läsionen des 2. Motoneurons, daran, dass die Muskelmasse eingeschmolzen ist – man sieht an der betroffenen Extremität nur noch Haut und Knochen.
Bei einer Multiplen Sklerose wird das 1. Motoneuron geschädigt. Das 2. Motoneuron bleibt intakt, wird aber durch die Schädigung des 1. Motoneurons nicht mehr richtig angesteuert. Das bedeutet, dass die betroffenen Muskelgruppen nicht mehr wie gewohnt kräftig und gezielt bewegt werden können, die Muskeln selbst bleiben jedoch intakt (weil die Verbindung zwischen dem 2. Motoneuron im Rückenmark und dem Muskel weiterhin intakt ist). Deswegen zeigen Patienten mit einer Multiplen Sklerose häufig auch bei schwerer motorischer Schwäche keinen ausgeprägten Muskelschwund (Muskelatrophie). Hinzu kommt noch eine weitere Besonderheit zentraler Paresen, die eine Atrophie verhindert. Durch den Verlust des Kontaktes mit dem 1. Motoneuron kommt es im Rückenmark zu einer Enthemmung bestimmter Reflexbahnen, so dass die periphere Muskulatur vermehrt tonisiert (gekräftigt) wird – dieses Phänomen bezeichnet man auch als spastische Tonuserhöhung (oder einfach nur Spastik). Durch diese vermehrte Tonisierung, die einer gesteigerten Grundaktivität der Muskulatur entspricht, wird ebenfalls die Atrophie der betroffenen Muskulatur verhindert. Nachteil ist jedoch, dass es zu unangenehm empfundenen Muskelverkrampfungen und Schmerzen kommt, oder in schlimmeren Fällen zu Fehlstellungen und Kontrakturen.
Zentrale Paresen bieten aber immer die Chance, dass durch gezielte Physiotherapie andere, nicht geschädigte zentrale Bahnen, sich mit dem noch intakten peripher-motorischen System verknüpfen können und dadurch neue Funktionalität entsteht. Das ist auch der Grund, warum Rehabilitation ein so wichtiger Baustein in der symptomatischen MS-Therapie ist. Die Tatsache, dass das peripher-motorische System bei MS-Patienten gesund ist, nimmt die Antwort auf die Frage vorweg, die viele MS-Patienten stellen – nämlich, ob sie durch vermehrte motorische Aktivität/Anstrengung irgendetwas „kaputt machen können“. Die Antwort ist ein klares „Nein“. Zwar fallen Übungen durch die veränderte Steuerbarkeit des motorischen Systems schwer, aber eine solche Anstrengung ruft keine Schädigung hervor, sie fördert eher die Funktionsfähigkeit.
Die Tatsache eines intakten peripher-motorischen Systems wird teilweise bei bestimmten therapeutischen Konzepten ausgenutzt, wenn es z. B. um Reizstrombehandlungen, externe Stimulation oder das sog. EMS (=(Elektrische Muskelstimulation)- Training geht. Es gibt zwar hinsichtlich des Nutzens solcher Methoden unterschiedliche Auffassungen, aber einen Schaden können diese Methoden, wenn sie unter fachgerechter Anleitung durchgeführt werden, nicht hervorrufen.









Danke für diese exzellente Erklärung. Sie ist so gut geschrieben und leicht zu verstehen, klasse.
Meine Schwester leidet an einer kleinen Lähmung am Bein, weshalb sie unbedingt einen Krankentransport sucht. Danke für den Beitrag. Sie hatte einen kleinen Fahrradunfall. Laut dem Arzt kann sie in 3 Wochen wieder laufen.