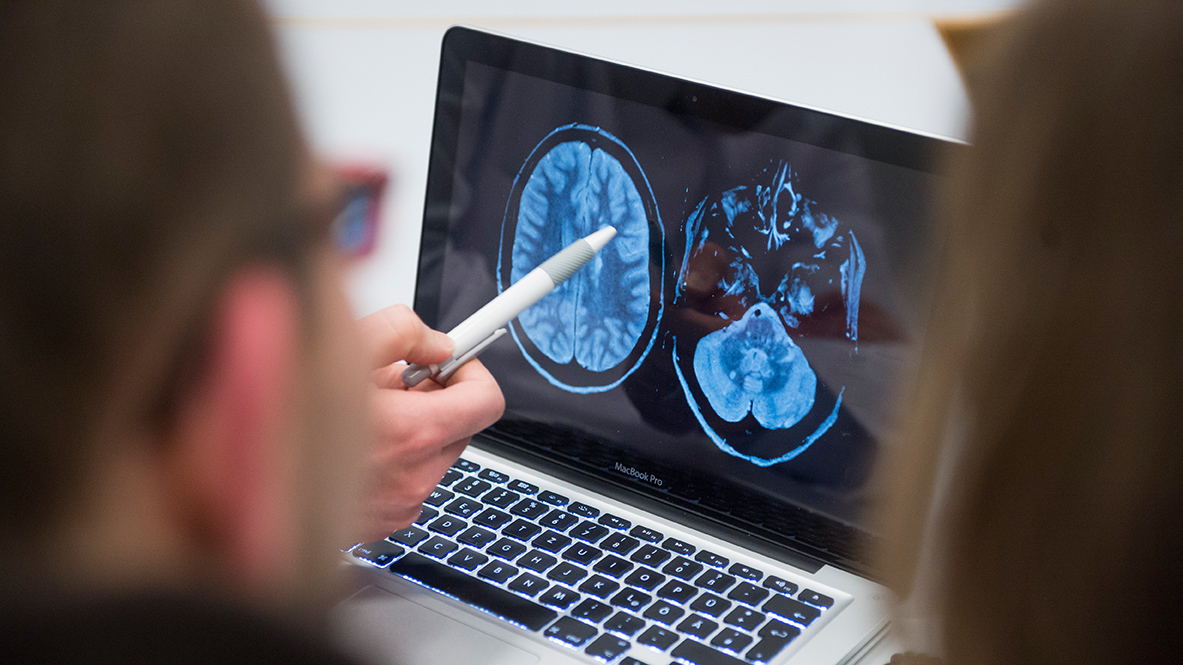
Hinter diesem etwas umständlichen Begriff „Radiologisch Isoliertes Syndrom (RIS)“ verbirgt sich eine Situation, die in unserer heutigen technisierten medizinischen Welt zunehmend häufiger vorkommt und dann mit viel Unsicherheit verbunden ist – man kann von einem echten Dilemma sprechen.Es handelt sich konkret um folgende Situation: Ein Individuum geht aufgrund von Kopfschmerzen zum Arzt. Dieser findet bei seiner Untersuchung nichts Ernsthaftes und geht von einer einfachen Migräne oder einem Spannungskopfschmerz aus, schlägt aber trotzdem vor – auch um sich selbst abzusichern – noch eine MRT-Aufnahme vom Kopf durchzuführen – „damit man auch ja nichts übersieht“. Ja, und dann zeigt diese Aufnahme, die eigentlich zur Entlastung beider Parteien führen sollte, unerwartet deutliche Auffälligkeiten, die typischen weißen Flecken, wie man sie auch bei der MS findet. Aber die betroffene Person beschwört, dass sie zu keiner Zeit irgendwelche Symptome gehabt hat, die an eine MS erinnern. Das „Problem“ ist also ausschließlich radiologisch nachzuweisen – „radiologisch isoliert“ sozusagen.
Insgesamt also eine sehr schwierige Situation, vor allem für denjenigen, den es betrifft. Denn plötzlich wird ein gesunder junger Mensch mit der Möglichkeit einer chronischen Erkrankung konfrontiert – mit allen Ängsten und Sorgen, die damit verbunden sind. Auch für uns Neurologen ein Dilemma, denn wir wollen ja Krankheitssymptome und keine technischen Befunde behandeln. Wie also mit solchen Befunden umgehen? Ignorieren oder ernst nehmen und ggf. eine Behandlung anstreben?
Es gibt eine wissenschaftliche Aufarbeitung dieses Problems, die bei der Beantwortung der Fragen helfen kann. Prof. Darin Okuda von der Universität Dallas hat Daten von insgesamt 450 Patienten mit einem typischen „Radiologisch Isolierten Syndrom (RIS)“ gesammelt und die Personen langfristig beobachtet (Okuda DT et al., PLoS One. 2014 Mar 5;9(3):e90509). Er konnte zeigen, dass nach fünf Jahren ca. ein Drittel der Personen mit einem RIS einen Krankheitsschub erlitten hatte, nach zehn Jahren, so die neuesten Daten, war dies bei ca. der Hälfte der Personen der Fall. Spätere Krankheitssymptome traten vor allem bei jungen Männern mit Rückenmarksläsionen auf. Liegt eine solche Konstellation vor, könnte man auf Basis der Daten schon gleich eine Therapie in Betracht ziehen.
Trotzdem sehen viele MS-Experten grundsätzlich bei einem radiologisch isolierten Syndrom keinen Anlass für eine MS-Therapie, weil ein bildgebender Befund nicht zweifelsfrei auf eine MS-Pathologie hindeutet. Daher empfehle ich in der Regel erst einmal ein abwartendes Verhalten, auch wenn das eine echte Belastungsprobe für den oder die Betroffene ist. Eine positive Begleitung ist dann sehr wichtig, u.a. kann man es ja auch als Chance betrachten, dass man zu einem frühestmöglichen Zeitpunkt schon auf ein gesundheitliches Problem hingewiesen wurde (obwohl ich glaube, dass die meisten Betroffenen gerne auf diese Info verzichtet hätten).
Für ganz wichtig halte ich es, dass man bei Personen mit einem RIS eine sehr gründliche Anamnese erhebt, denn in vielen Fällen lassen sich doch in der Vergangenheit Symptome erfragen, die typisch für eine MS sind. In einem solchen Fall ist dann das weitere Vorgehen auch wesentlich eindeutiger. Daher sind wir Ärzte in hohem Maße auf die Mitarbeit unserer Patienten angewiesen, dass wir auch wirklich alle relevanten Informationen bekommen. Am Ende stellt sich dann eine vermeintlicher „Bandscheibenvorfall“ oder eine „Verspannung“ doch als klinische Symptomatik einer MS heraus. Daher sollte man bei der Anamneseerhebung immer das erzählen, was man selbst erlebt hat – und nicht was der „Behandler“ in der Vergangenheit daraus interpretiert hat. Und noch etwas lehrt uns das RIS – man muss nicht bei jeder Kleinigkeit immer ein MRT machen…..









„Und noch etwas lehrt uns das RIS – man muss nicht bei jeder Kleinigkeit immer ein MRT machen…..“
Das find ich auch, gut es hier zu lesen.